Choroby układu krążenia (CVD – cardiovascular diseases: m.in. choroba niedokrwienna serca, zawały, udary, niewydolność serca) pozostają największym wyzwaniem zdrowotnym w Unii Europejskiej. Choć medycyna zrobiła ogromny postęp w diagnostyce i leczeniu, skala problemu rośnie w sensie społecznym i systemowym — głównie dlatego, że Europa szybko się starzeje, a czynniki ryzyka (nadciśnienie, otyłość, cukrzyca, siedzący tryb życia) w wielu krajach utrzymują się na wysokim poziomie.
Choroby krążenia to wciąż główna przyczyna zgonów w UE
Według danych Eurostatu, w 2022 roku choroby układu krążenia odpowiadały za 1,68 mln zgonów w UE, czyli 32,7% wszystkich zgonów. To wyraźnie więcej niż nowotwory (22,3%).
Najważniejszy powód jest demograficzny: UE gwałtownie się starzeje. Na 1 stycznia 2024 r. 21,6% mieszkańców UE miało 65+ lat (czyli ponad co piąty obywatel).
Dodatkowo rośnie grupa „najstarszych”: udział osób 80+ wynosił 6,1% w 2022 r. i według projekcji może dojść do 15,3% do 2100 r. To kluczowe, bo ryzyko incydentów sercowo-naczyniowych rośnie z wiekiem — kumulują się uszkodzenia naczyń, przewlekłe stany zapalne, wielochorobowość i skutki wieloletniej ekspozycji na czynniki ryzyka.
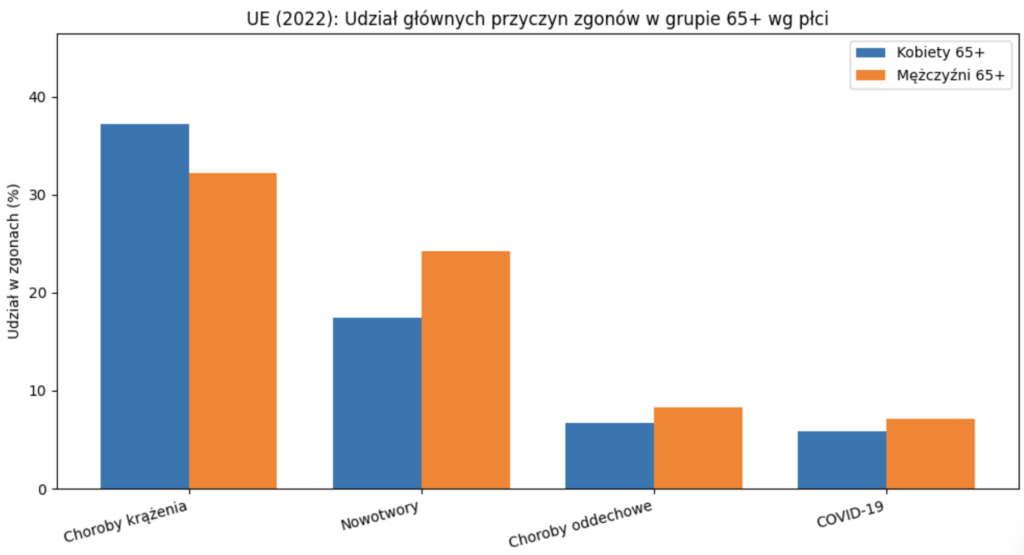
Eurostat pokazuje też, bardzo CVD dominują w starszych grupach wiekowych. W 2022 r. choroby krążenia odpowiadały za 37,2% zgonów u starszych kobiet i 32,2% u starszych mężczyzn w UE.
Różnice płci wynikają m.in. z innej struktury wieku (kobiety żyją dłużej), ale też z odmiennych profili ryzyka oraz tego, że część chorób sercowo-naczyniowych bywa u kobiet później rozpoznawana.
Trendy: spadek śmiertelności, ale rosnące obciążenie systemu
To ważny niuans: wskaźniki zgonów standaryzowane wiekiem spadają, co świadczy o postępie leczenia i prewencji. Między 2012 a 2022 r. w UE standaryzowany wskaźnik zgonów z powodu chorób układu krążenia spadł o 20,7%.
Jednocześnie jednak:
- populacja jest starsza (więcej osób w wieku wysokiego ryzyka),
- ludzie dłużej żyją z przewlekłą chorobą (więcej lat z niewydolnością serca, miażdżycą, powikłaniami po udarach),
- rośnie presja na opiekę długoterminową i ambulatoryjną (monitoring, rehabilitacja, leczenie wielolekowe).
W praktyce oznacza to, że dla systemów ochrony zdrowia i gospodarki „problem sercowy” może się nasilać, nawet jeśli medycyna skuteczniej ratuje życie w ostrych epizodach.
Skąd bierze się rosnące ryzyko? Największy udział mają czynniki modyfikowalne
W raporcie OECD dotyczącym zdrowia sercowo-naczyniowego w UE wskazano, że CVD w 2022 r. odpowiadały za ok. 1,7 mln zgonów (około „jeden na trzy”) i dotyczyły 62 mln osób w UE.
Co szczególnie istotne z perspektywy polityk zdrowotnych: ponad trzy czwarte zgonów/burden CVD wiąże się z czynnikami modyfikowalnymi. OECD podaje, że:
- czynniki metaboliczne (np. nadciśnienie, cukrzyca, otyłość) odpowiadają za największą część obciążenia,
- czynniki behawioralne (dieta, aktywność, palenie, alkohol) nadal są kluczowe,
- czynniki środowiskowe (m.in. zanieczyszczenie powietrza, ekspozycja na upały) też dokładają swoją cegiełkę.
Dla seniorów to ma szczególne znaczenie, bo:
- wielochorobowość utrudnia skuteczną kontrolę ryzyka (np. nerek, cukrzycy i serca jednocześnie).
- nadciśnienie i zaburzenia metaboliczne kumulują się z wiekiem,
- spada poziom aktywności fizycznej,
- częściej występuje samotność i depresja (pośrednio wpływająca na styl życia i adherencję do leczenia),
Problem całej UE i zwrot w stronę prewencji.
Obciążenie chorobami krążenia w UE jest nierównomierne geograficznie i społecznie. OECD wskazuje, że pandemia COVID-19 zaburzyła wcześniejsze postępy, a w części krajów zwiększyła śmiertelność i pogłębiła różnice (m.in. w osi „wschód–zachód”).
Eurostat pokazuje też, że choroby krążenia były wiodącą przyczyną zgonów w większości regionów UE.
W praktyce oznacza to, że europejska „epidemia sercowa” ma dwa oblicza:
- krajów, gdzie problem bardziej dotyczy opieki przewlekłej i starzenia,
- oraz krajów/regionów, gdzie wciąż ważna jest podstawowa skuteczność prewencji i dostęp do wysokiej jakości leczenia ostrego.
W grudniu 2025 r. Komisja Europejska ogłosiła pierwsze całościowe podejście UE do zdrowia sercowo-naczyniowego: EU cardiovascular health plan – „Safe Hearts Plan”, wskazując CVD jako „numer 1 zabójcę” w Europie.
W materiałach Komisji pojawia się też cel ograniczania przedwczesnych zgonów z powodu CVD.
Ten kierunek jest logiczny: jeśli duża część obciążenia CVD jest modyfikowalna, to najbardziej „opłacalna” społecznie staje się prewencja (wcześne wykrywanie nadciśnienia, kontrola lipidów, rzucanie palenia, aktywność, dieta) oraz wczesna diagnostyka (żeby nie kończyć leczenia dopiero na SOR po zawale/udarze).
Problem kardiologiczny w UE będzie rósł „przez demografię”, nawet jeśli medycyna wygrywa pojedyncze bitwy. Europa będzie mieć więcej seniorów, w tym bardzo wielu 80+, a to automatycznie zwiększa liczbę osób z wysokim ryzykiem incydentów sercowo-naczyniowych. Dlatego — mimo spadków standaryzowanych wskaźników zgonów — choroby krążenia pozostaną największą przyczyną zgonów i jedną z głównych przyczyn niesprawności, szczególnie w starszych grupach wiekowych.
Źródła:
- Eurostat – Causes of death statistics by age group (2022) — dane o udziale chorób układu krążenia, nowotworów i innych głównych przyczyn zgonów w grupie 65+ oraz różnice między kobietami i mężczyznami. ⟶ https://ec.europa.eu/eurostat/statistics-explained/index.php/Causes_of_death_statistics_by_age_group
- Eurostat – Cardiovascular diseases statistics (2022) — ogólne dane o chorobach układu krążenia jako głównej przyczynie zgonów w UE. ⟶ https://ec.europa.eu/eurostat/statistics-explained/index.php/Cardiovascular_diseases_statistics